Comprendre la netteté d'image en imagerie dentaire numérique
Qu’est-ce que la netteté d’image et pourquoi est-elle importante en imagerie diagnostique ?
Le rôle de la résolution d'image dans le diagnostic clinique
En imagerie dentaire numérique, la netteté n'est pas un luxe, mais une nécessité clinique. Une haute résolution d'image permet aux praticiens de discerner des détails anatomiques infimes, tels que les lésions carieuses initiales, la perte osseuse parodontale ou les structures endodontiques les plus fines. La valeur diagnostique d'une image repose sur la capacité à différencier des nuances de gris subtiles. Sans une résolution adéquate, une pathologie peut rester invisible.
Comment le flou affecte la précision et l'interprétation des radiographies dentaires
Le flou agit comme un voile sur des données cruciales. Il estompe les contours, atténue les contrastes et brouille les délimitations anatomiques. Cette perte de netteté peut engendrer une ambiguïté diagnostique, obligeant les cliniciens à se fier à l'inférence plutôt qu'à l'observation. Des erreurs à ce niveau peuvent conduire à un surtraitement ou à la non-détection d'une pathologie, deux situations coûteuses à des égards différents.
Pourquoi la clarté devient plus cruciale en imagerie intra-orale et des petites structures
Plus le champ d'observation est réduit, plus la précision visuelle requise est élevée. L'imagerie intra-orale, notamment en pédodontie, en endodontie et pour le diagnostic des dents antérieures, exige une précision exceptionnelle. Un écart d'un demi-millimètre seulement peut faire la différence entre un apex radiculaire sain et un abcès périapical non diagnostiqué. Pour l'imagerie des petites structures, la netteté n'est pas une option : elle est fondamentale.
Que se passe-t-il avec les rayons X à faible dose ?
Le compromis entre la dose de rayonnement et la qualité de l'image
Les professionnels dentaires sont confrontés à un exercice d'équilibre constant : minimiser l'exposition aux radiations tout en maximisant le rendement diagnostique. De cet équilibre sont nés les protocoles à faible dose, visant à respecter les principes ALARA (« aussi bas que raisonnablement possible ») tout en fournissant des images exploitables. Cependant, cela a un coût.
Idées fausses courantes concernant la radioprotection et la qualité de l'image
On part souvent du principe que toute réduction de dose est bénéfique. Cependant, une minimisation extrême peut nuire à l'efficacité du diagnostic. Une image sous-exposée peut s'avérer plus dangereuse qu'une dose légèrement supérieure : elle peut masquer une pathologie précoce, entraînant un retard de traitement ou une progression de la maladie.
Pressions réglementaires et liées à la sécurité des patients pour réduire l'exposition
Face à la prise de conscience croissante des risques liés aux rayonnements, les organismes de réglementation et les patients militent pour une réduction de l'exposition. Cette situation a engendré une demande accrue de systèmes à faible dose, souvent sans une compréhension parallèle des conséquences techniques. Il en résulte une pression grandissante sur les systèmes d'imagerie, qui doivent être plus performants avec moins de ressources, révélant ainsi fréquemment leurs limites.
Comment les réglages de faible dose influencent les performances du capteur
La science du rapport signal/bruit (SNR) en radiographie numérique
La qualité d'image repose essentiellement sur le rapport signal/bruit. En cas de faible dose, le nombre de photons X atteignant le capteur diminue. Cette réduction du nombre de photons entraîne une baisse de l'intensité du signal, tandis que le bruit électronique reste constant. Il en résulte un rapport signal/bruit dégradé, se traduisant par un flou ou une texture granuleuse, semblable à de la neige, sur l'image.
Comment un nombre réduit de photons signifie moins de données pour la construction d'images
L'imagerie est un processus basé sur les données. Avec un nombre réduit de photons capturés, le processeur d'images dispose de moins d'informations brutes pour construire une image cohérente. Le logiciel est alors contraint d'interpoler, de lisser ou d'extrapoler, des techniques qui, de par leur nature, diminuent la netteté de l'image et peuvent introduire des artefacts.
Symptômes cliniques de sous-exposition : flou, grain et pathologie non détectée
La sous-exposition n'est pas toujours évidente pour un œil non averti, mais ses signes sont présents : contours flous, contraste irrégulier, textures tachetées et zones d'ombre diagnostiques. Dans le pire des cas, des caries débutantes, des fractures radiculaires ou des altérations osseuses marginales peuvent passer inaperçues jusqu'à ce qu'elles s'aggravent et deviennent plus difficiles à traiter.
Tous les capteurs ne se valent pas.
Comment la plage dynamique et la sensibilité varient selon les types de capteurs
La plage dynamique — la capacité du capteur à capturer simultanément les zones sombres et claires — est cruciale lorsque la disponibilité des photons est faible. Les capteurs à haute sensibilité préservent le contraste et les détails de l'image, même en cas d'exposition sous-optimale. Les capteurs CMOS dotés d'une architecture de pixels avancée offrent désormais des plages dynamiques comparables à celles des capteurs CCD d'antan, mais tous les capteurs CMOS ne se valent pas.
Pourquoi certains capteurs réagissent mieux aux faibles doses que d'autres
Le facteur de différenciation réside souvent dans l'efficacité quantique, c'est-à-dire la capacité d'un capteur à convertir efficacement les photons incidents en un signal électrique exploitable. Les capteurs à haute efficacité et à faible bruit intrinsèque préservent la netteté même à faible dose. Des algorithmes de traitement d'image propriétaires et des technologies de réduction du bruit confèrent également un avantage à certains modèles, notamment dans des conditions difficiles.
Rôle de la taille du capteur et de l'architecture des pixels
Comment la taille et la disposition des pixels affectent la résolution spatiale
Les pixels plus petits capturent des détails plus fins, mais ils captent aussi moins de photons par unité de surface, ce qui augmente le bruit de fond en conditions de faible dose. Les pixels plus grands améliorent la sensibilité, mais réduisent la résolution. Le capteur idéal trouve un compromis entre la taille des pixels et la géométrie de leur disposition, souvent grâce à l'utilisation de microlentilles ou de facteurs de remplissage améliorés pour optimiser la capture des photons.
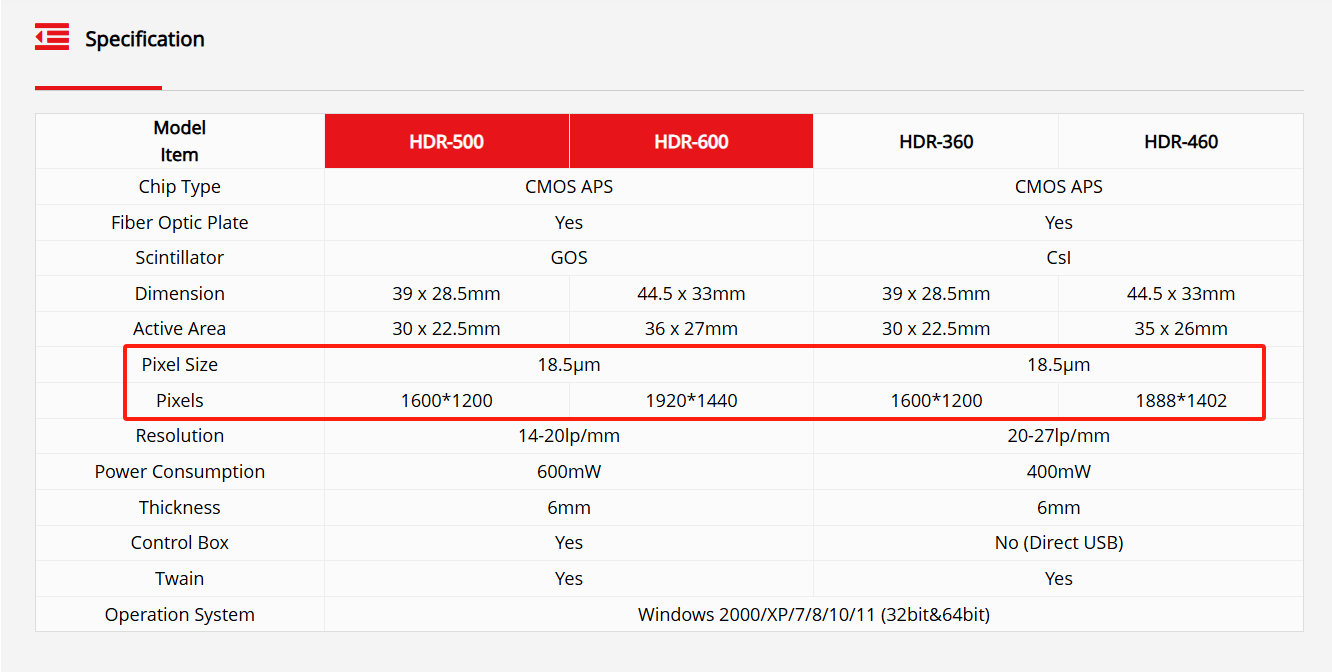
ONos capteurs sont conçus pour atteindre cet équilibre avec précision.Avec une taille de pixel optimisée de18,5 μmIls offrent à la fois une haute sensibilité et une résolution spatiale fine, garantissant ainsi une imagerie nette même dans des conditions de rayonnement réduites. Associés à des configurations de capteurs adaptées telles que1600×1200,1920×1440, et1888×1402Cette architecture permet un diagnostic précis dans divers cas d'utilisation clinique sans compromettre la qualité d'image à faibles doses.
Ce que les différences « au niveau du micron » signifient réellement pour les praticiens
Il est tentant de considérer une différence de 1 à 2 microns comme négligeable. Cependant, dans un contexte diagnostique, ces infimes variations peuvent faire toute la différence entre détecter une microfissure et la manquer complètement. Des améliorations à l'échelle du micron se traduisent souvent par une précision clinique significative, notamment pour la planification des restaurations et l'évaluation des canaux radiculaires.
L'influence cachée du bruit interne et du rendement de conversion
Même avec une taille de pixel optimale, le bruit électrique interne peut nuire à la netteté. Une conversion analogique-numérique (CAN) médiocre, le bruit thermique ou un blindage insuffisant peuvent dégrader l'image finale. Ces facteurs ne figurent peut-être pas dans la fiche technique du capteur, mais ils deviennent rapidement apparents en pratique.
Quand le flou ne se résume pas à la dose
Mauvais étalonnage, matériel vieillissant et autres pièges techniques
Comme tout autre composant technologique, les capteurs se dégradent avec le temps. L'usure, l'exposition à l'humidité ou les cycles de stérilisation répétés peuvent altérer leur réactivité. De plus, des incompatibilités de micrologiciel ou des pilotes obsolètes peuvent nuire à leurs performances. Un étalonnage régulier est donc essentiel pour garantir une netteté constante et éliminer tout flou non lié à la dose.
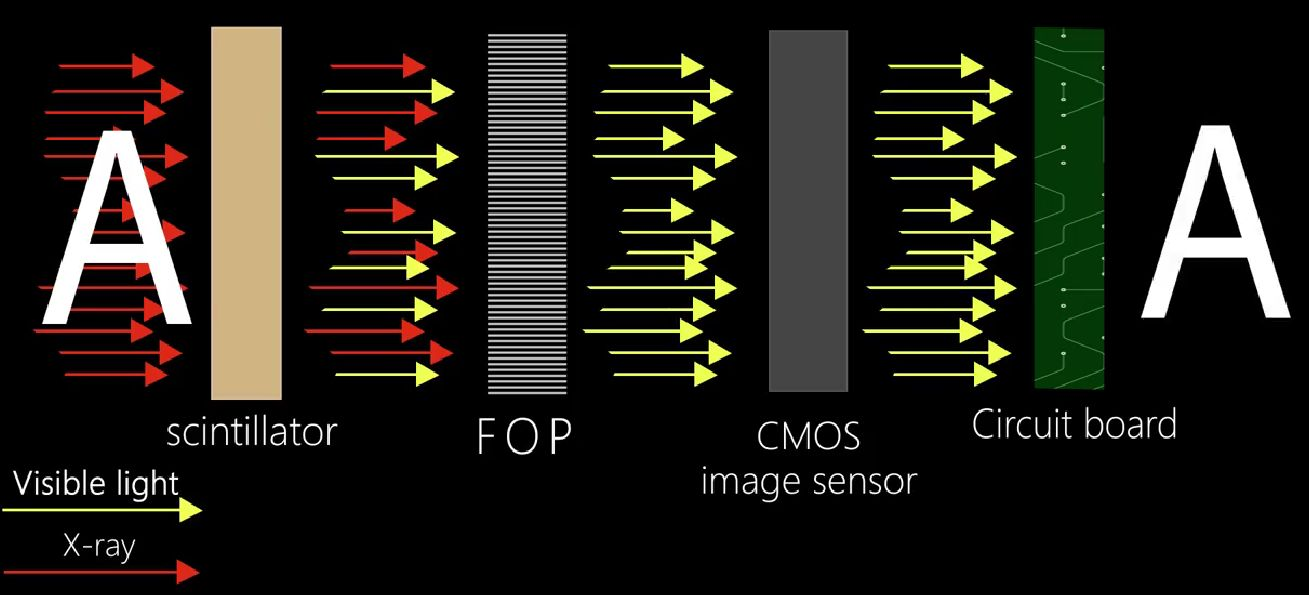
Pour relever ces défis à long terme, nos capteurs sont équipés d'une plaque à fibres optiques intégrée (FOP), qui agit comme une barrière protectrice contre les rayonnements X résiduels.En filtrant les rayons à haute énergie qui contribuent généralement à l'usure interne des capteurs, le FOP réduit non seulement les dommages liés aux radiations, mais prolonge également considérablement la durée de vie opérationnelle de l'appareil, contribuant ainsi à maintenir la clarté et la fiabilité au fil du temps.
Importance de l'étalonnage régulier des capteurs et des mises à jour logicielles
L'étalonnage permet d'adapter la réponse du capteur aux niveaux d'exposition réels. Sans lui, même un capteur de haute qualité peut être sous-performant. De même, les logiciels d'imagerie évoluent pour mieux interpréter les signaux du capteur et corriger le bruit. Négliger les mises à jour peut entraîner l'utilisation de protocoles de traitement obsolètes, limitant ainsi les capacités d'un capteur moderne.
Erreurs courantes de maintenance pouvant réduire la netteté de l'image
Des lentilles sales, des capteurs mal entreposés et des câbles non blindés peuvent engendrer des artefacts évitables. Même des câbles pliés peuvent affecter la transmission des données et dégrader subtilement la qualité de l'image. Des inspections régulières et le respect des règles d'hygiène de base contribuent grandement à préserver l'intégrité des diagnostics.
Positionnement, mouvement et erreur humaine
L'impact des mouvements du patient sur la netteté à faible dose
Même de légers mouvements pendant l'exposition peuvent entraîner un flou des détails fins. À faibles doses, où l'acquisition d'images est plus sensible à la perte de signal, la marge d'erreur se réduit considérablement. Les patients pédiatriques et gériatriques sont particulièrement sujets aux mouvements, ce qui nécessite des précautions supplémentaires.
Techniques de l'opérateur : Comment le positionnement du capteur influence la fidélité de l'image
L'angulation, la pression et le positionnement du capteur influencent la géométrie de l'image. Un capteur mal aligné peut entraîner des distorsions, un allongement ou des ombres portées, effets qui s'accentuent à faible dose. La maîtrise de la technique reste essentielle pour pallier les limitations liées à la faible dose.
Conseils pour minimiser les causes de flou liées à l'utilisateur
Utilisez des cales de morsure pour stabiliser le positionnement. Rassurez le patient verbalement et guidez sa respiration pour limiter ses mouvements. Vérifiez que les paramètres du logiciel correspondent à ceux du capteur utilisé. Ces interventions simples peuvent améliorer considérablement la reproductibilité des images, notamment dans les cabinets médicaux à forte activité.
Choisir les bons outils pour le travail
Critères de choix d'un capteur conçu pour les faibles doses
Une sensibilité élevée, une architecture à faible bruit et un traitement du signal robuste devraient figurer en tête de liste. Au-delà des spécifications techniques, examinez des exemples d'images réelles prises à différents niveaux d'exposition. Les modèles avancés intègrent des algorithmes intelligents qui s'adaptent en temps réel aux variations d'exposition, optimisant ainsi automatiquement la netteté.
Les capteurs à large plage dynamique sont particulièrement avantageux.Cette fonctionnalité permet au système de gérer les expositions à faible et à forte dose avec une qualité d'image constante, minimisant ainsi les risques de reprises et fluidifiant le flux de travail clinique. En s'adaptant aux conditions de prise de vue variables, ces capteurs contribuent à garantir des images haute résolution et exploitables pour le diagnostic, quelles que soient les doses utilisées.
La large plage dynamique du capteur Handy Medical permet d'obtenir des images toujours nettes, aussi bien à faibles qu'à fortes doses, aidant ainsi les cliniques à réduire le gaspillage de films et à améliorer la précision du diagnostic.
Études de cas ou images de test : comment évaluer les performances des capteurs en conditions réelles
Avant d'investir, demandez des images de test prises à dose réduite. Comparez la résolution dans les zones difficiles à photographier : apex, espaces interproximaux ou zone molaire mandibulaire. Un bon capteur doit conserver sa fidélité dans diverses conditions, et pas seulement dans des environnements de test idéaux.
Concilier réduction de la dose et fiabilité du diagnostic
Quand il est préférable d'utiliser la dose standard plutôt que les modes à ultra-faible dose
Dans certains cas, la précision prime sur la prudence. Les bilans préopératoires, les diagnostics endodontiques ou les suspicions de fractures justifient souvent une imagerie à dose standard. L'application systématique de protocoles à très faible dose peut compromettre la prise en charge du patient. La stratégie posologique doit être contextuelle et non dogmatique.
Comment adapter les paramètres de dose aux profils des patients et aux scénarios cliniques
Utilisez l'âge, l'anatomie et l'objectif clinique comme repères. Un contrôle de routine chez un adulte en bonne santé peut tolérer une dose plus faible ; ce n'est pas forcément le cas chez un enfant symptomatique présentant des molaires en éruption. L'adaptation dynamique de la dose, facilitée par des protocoles prédéfinis, est de plus en plus courante dans la pratique moderne.
Éduquer les patients : communiquer de manière professionnelle l’équilibre entre sécurité et clarté
Les patients associent souvent « moins de radiations » à de meilleurs soins. Les cliniciens doivent reformuler ce discours : « Nous minimisons l’exposition, mais nous privilégions un diagnostic précis. » Des explications claires et accessibles favorisent la confiance et la compréhension, surtout lorsque l’imagerie à dose plus élevée est la solution la plus sûre.
Optimiser votre pratique pour l'imagerie de nouvelle génération
Mise à jour des protocoles pour de meilleurs résultats avec les faibles doses
L'imagerie moderne exige des protocoles modernes. Il est essentiel de contrôler régulièrement les résultats d'imagerie, de calibrer les appareils et de mettre à jour les recommandations d'exposition afin de les adapter aux capacités évolutives de votre équipement. Cette amélioration continue garantit aux patients sécurité et précision.
Formation du personnel et éducation des patients : des atouts stratégiques
La technologie n'est efficace que si son utilisateur l'est. Investissez dans la formation continue et le perfectionnement technique de votre équipe. Un personnel compétent et sûr de lui fournit non seulement de meilleures images, mais il instaure également une relation de confiance avec les patients et réduit le nombre de reprises.
Investir dans la pérennité : comment pérenniser votre flux de travail diagnostique
À mesure que les systèmes d'imagerie évoluent, votre infrastructure doit évoluer elle aussi. Privilégiez les logiciels évolutifs, le matériel modulaire et les fournisseurs dotés d'une stratégie d'innovation claire. Préparer son système pour l'avenir ne consiste pas à suivre les tendances, mais à faire des choix réfléchis et éclairés qui garantissent la clarté, la conformité et l'excellence clinique.
Date de publication : 9 mai 2025